受診について
放射線治療は手術、化学療法と並ぶがん治療の柱のひとつであり、多くの患者さんが放射線治療を受けています。当院ではリニアックと呼ばれる3台の放射線治療機器や腔内照射の装置を用いて、年間おおよそ1000名の患者さんに放射線治療を行なっております。また2014年より陽子線治療センターも稼働を開始しております。
当院への受診手続き等については北海道大学病院のホームページをご参照ください。

動体追跡治療
肺がん、肝がん、前立腺がんなどの腫瘍は、体内の呼吸運動や心臓や腸管などの生理的運動に伴って腫瘍位置が常に変動していることが知られています。従来の放射線治療では、これらの動きをすべて考慮した上で広く放射線を照射することが一般的であり、副作用のリスクが上がってしまうことが懸念されていました。
このような腫瘍の動きを克服する手段として、1999年に北海道大学病院で白土博樹先生が中心となり開発されたのが、動体追跡放射線治療です。これは腫瘍の近くに2mmほどの金マーカーを埋め込み、その動きを治療室内のX線透視装置でリアルタイムに認識しながら放射線治療を行います。金マーカーの動きを認識しながら腫瘍のみに正確に放射線治療を行うことにより、放射線治療後の副作用を軽減することができるようになりました。
この技術は陽子線治療にも応用されており、北海道大学病院では動体追跡陽子線治療として患者さんの治療に利用されています。

強度変調放射線治療(IMRT)
悪性腫瘍に対する放射線治療では、腫瘍に対して放射線をたくさん照射するほど腫瘍制御率が高くなります。しかし照射量が多くなると正常の組織に対する副作用が起こりやすくなります。このため、正常の組織に対する耐用線量(これ以上照射すると取り返しのつかない合併症が起こる線量)を超えて照射を行うことは困難とされています。強度変調放射線治療では、病変の形状に合わせて放射線を照射することができるため、正常組織への影響を最小限にしながら、従来よりも多くの放射線を腫瘍に照射することができます。
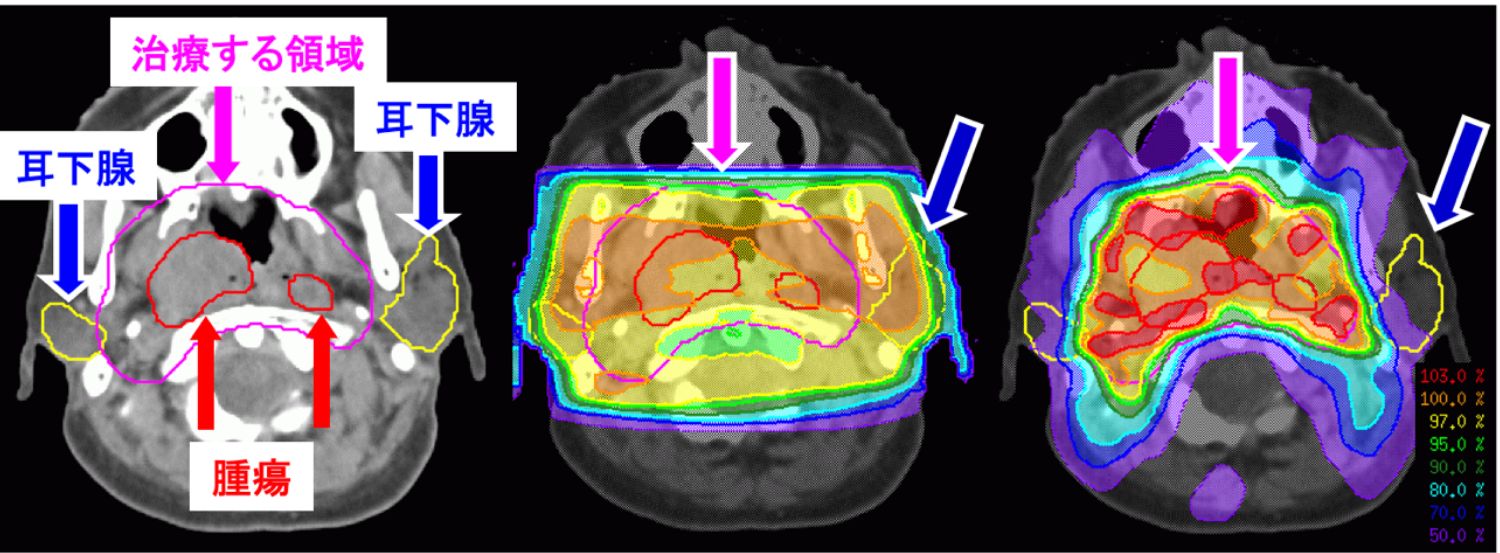
従来の放射線治療では、腫瘍だけでなく正常組織にも同じだけの放射線が照射されてしまいます。強度変調放射線治療では、正常組織を避けて照射が可能となり副作用を低減させながら治療が可能であるとされています。このような強度変調放射線治療は、患者さんの腫瘍の部位や病状に応じて行っています。
定位放射線治療
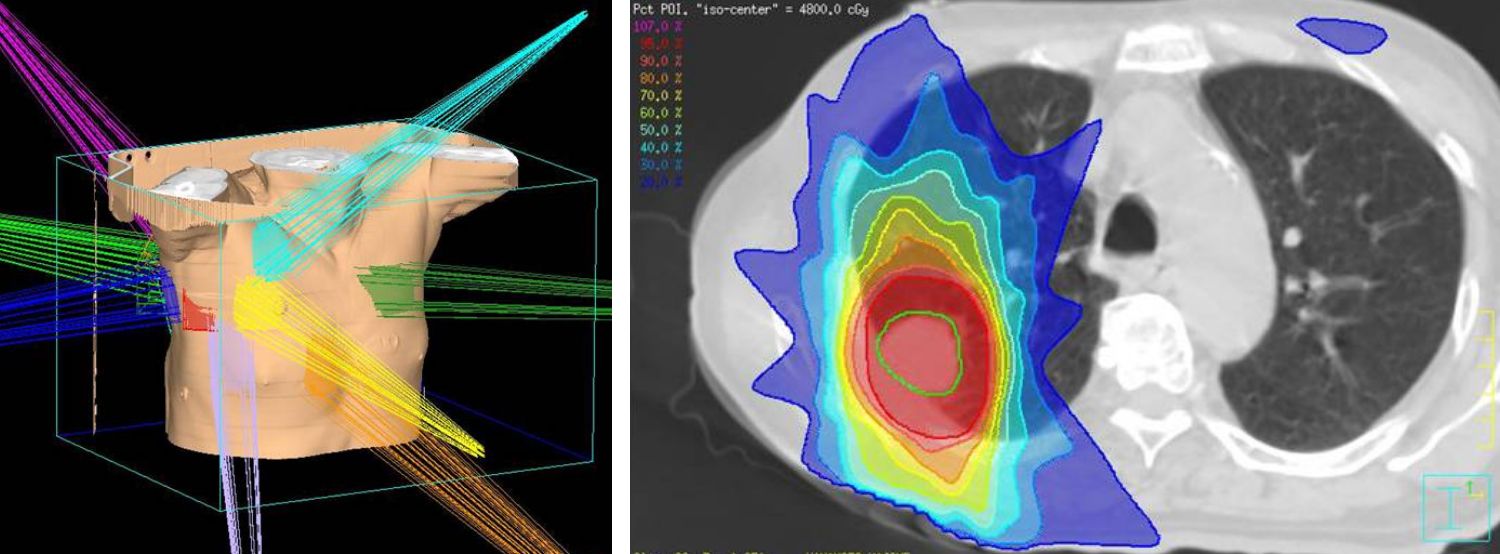
定位放射線治療は放射線ビームを局所に正確に集中される治療方法で、主に肺がん、肝臓がん、転移性脳腫瘍などに用いられています。定位放射線治療では、比較的高い線量を腫瘍にピンポイントで集中させることにより、良好な腫瘍制御と副作用軽減を両立することが可能であるとされています。北海道大学病院では、毎年70-80名程度の患者さんに治療を行なっています。また腫瘍の大きさや位置など、個々の患者さんの病状に応じて上述した動体追跡照射技術を利用した定位放射線治療も行っています。
陽子線治療
北海道大学病院では、患者さんの病状に応じて陽子線治療も行なっております。陽子線治療の詳細についてはhttps://www.huhp.hokudai.ac.jp/proton/をご覧ください。